معرفی سیستم های دارورسانی

این مقاله شامل سرفصلهای زیر است:
1- مقدمه
2- سیستمهای انتقال دارو
3- دستهبندی سیستمهای دارورسانی
1-3- دستهبندی بر اساس روش تجویز
1-1-3- سیستم گوارشی
2-1-3- تزریقی
3-1-3- مخاطی
4-1-3- ریوی
5-1-3- پوستی
2-3- دستهبندی بر اساس مکانیسم آزادسازی دارو
1-2-3- آزادسازی سریع (immediate release)
2-2-3- سیستمهای دارورسانی با مکانیزم آزادسازی تغییریافته (modified release)
1-2-2-3- آزادسازی تاخیری (delayed release)
2-2-2-3- سیستمهای extended release
3-3- نمونه تجاری سیستمهای دارورسانی هدفمند
بحث و نتیجهگیری
1- مقدمه
دارودرمانی (Pharmacotherapy) به معنای درمان یا پیشگیری از بیماریها با استفاده از مواد زیستی و شیمیایی است. این روش در کنار سایر روشها مانند جراحی، درمان های فیزیکی، استفاده از اشعهها و رواندرمانی، یکی از اصلیترین روشهای پزشکی به شمار میرود که در کنار بهبود شرایط بهداشت و رژیمهای غذایی مناسب، توانسته است بر سلامت، طول عمر و کیفیت زندگی انسانها تاثیر مثبتی داشته باشد.
پیشرفتهای گسترده در علم ژنتیک و زیستشناسی مولکولی نیز به یاری علم دارورسانی آمده و افقهای جدیدی را پیش روی این حوزه مهم درمانی گشوده است. استفاده از روشهای جدید شیمیایی و سنتزی، امکان تولید داروهایی با ساختارهای جدید را در مدت زمان کوتاهتر فراهم آورده است. با این وجود، در مطالعات دارویی این نکته حائز اهمیت است که ماده فعال دارویی، برای اثربخشی بهتر، باید در فرمولاسیون خود، با مواد دیگری همراه یا ترکیب شود؛ به بیان دیگر، این فرمولاسیون سیستم دارورسانی است که موجب انتقال صحیح ماده فعال دارویی به بدن و اثربخشی بهتر آن میشود، به طوری که ترکیبات دارویی به تنهایی توانایی ایفای نقش ندارند. به همین دلیل است که سیستمهای انتقال دارو در اشکال مختلف در حال گسترش هستند تا بتوانند موجب بهبود دارورسانی به محل هدف و کاهش عوارض دارویی آن شوند [3-1].
2- سیستمهای انتقال دارو
سیستم دارورسانی (drug delivery system یا DDS) در حقیقت، فرمولاسیون یا ابزاری است که قادر است یک ترکیب دارویی خاص را به بدن وارد نموده و اثر و ایمنی دارو را با کنترل سرعت، زمان و مکان آزادسازی آن تضمین نماید. سیستمهای دارورسان، نقشی مهمی در اثرات فارماکولوژیکی داروها ایفا میکنند زیرا میتوانند بر نحوه آزادسازی دارو، سرعت آن، توزیع دارو در بدن، و حتی بروز عوارض جانبی اثرگذار باشند. سیستم دارورسانی موثر تضمین میکند که داروی فعال بتواند در محل و زمان مناسب آزاد شود و طی زمانی که در آن محیط حضور دارد اثرات خود را به نمایش بگذارد [1].
برای آشنایی بهتر خوانندگان با موضوع دارورسانی هدفمند، بهتر است به توصیف برخی از مفاهیم مهم در دارورسانی پرداخته شود.
· اثرات فارماکولوژیکی: اثر فارماکولوژیکی به معنای تاثیراتی است که بدن بر دارو و دارو بر بدن میگذارد. این تاثیرات هم شامل آثار درمانی و هم عوارض جانبی و ناخواسته دارو است.
· فرمولاسیون دارویی: به طور عمومی، فرمولاسیون دارویی، به ترکیبی از مواد موثره دارو و مواد جانبی همراه با آن گفته میشود که میتواند در انتقال دارو به محل اثر و سرعت اثرگذاری آن موثر باشد. مواد جانبی شامل انواع مختلفی از ترکیبات مانند ساکاروز و مانیتول (به عنوان پرکننده) هستند که میتوانند به همراه ماده اصلی دارو، در ساخت قرص مورد استفاده قرار گیرند. این مواد درون بدن میتوانند بر آزادسازی ترکیبات دارویی از فرمولاسیون موثر باشند. برای نمونه، ماده جانبی میتواند باعث شود دارویی به جای آنکه در معده با pH اسیدی آزاد شود، در روده باpH قلیایی رها گردد.
منظور از آزادسازی دارو، خارج شدن ماده موثره آن از فرمولاسیون مربوطه و انحلال آن در محیط اطراف است. داروها زمانی میتوانند موثر باشند که در بدن به فرم محلول در مایعات بیولوژیکی پایهآب درآیند، زیرا محیط داخلی بدن انسان به صورت محلول است و هرآنچه وارد بدن میشود نیز باید محلول باشد. در نتیجه، زمانی میتوان میزان آزادسازی دارو را محاسبه کرد که دارو به صورت محلول در بدن درآید.
بسته به نوع فرمولاسیون دارو و نوع مصرف آن (خوراکی، تزریقی، و غیره)، میزان داروی موثر در بدن به فرم محلول متفاوت است. در علوم دارویی، از تزریق وریدی به عنوان روشی یاد میشود که در آن، دوز دارو به طور کامل در دسترس بدن قرار میگیرد و هیچ جزیی از دارو به صورت دست نخورده و غیر موثر از بدن خارج نمیشود. در مقابل، سایر روشهای تجویزی ممکن است دارو را به طور کامل آزاد نکنند و نسبت به روش تجویز وریدی، درصد کمتری را آزاد و به صورت محلول در آورند. در علوم دارویی، اصطلاحی به نام «فراهمی زیستی» (Bioavailability) وجود دارد که به صورت زیر تعریف میشود:
3- دستهبندی سیستمهای دارورسانی
سیستمهای دارورسانی را میتوان بر اساس ویژگیهای مختلف آنها دستهبندی کرد:
1-3- دستهبندی بر اساس روش تجویز
یکی از شاخصهایی که برای دستهبندی سیستمهای تحویل دارو مورد استفاده قرار میگیرد، «مسیر تجویز دارو» است. در حالت کلی، دارو میتواند از مسیرهای مختلف آناتومیکی وارد بدن شود. انتخاب راه تجویز بستگی به نوع بیماری، اثر مورد نیاز و خود دارو دارد. دارو میتواند مستقیماً به سمت ارگان مورد نظر برود و یا ابتدا به صورت سیستمی تجویز شود و سپس به سمت بافت هدف حرکت کند. در ادامه، مهمترین راههای تحویل دارو به بدن موجودات زنده مورد بحث و بررسی قرار میگیرند.
1-1-3- سیستم گوارشی
· خوراکی: این روش رایجترین و آسانترین راه مصرف دارو است و اشکال مختلف داروها مانند قرص، کپسول، محلول و پودر خوراکی را در بر میگیرد. بیماران میتوانند بدون درد و یا کمک افراد دیگر، این فرم دارویی را مصرف نمایند. در این نوع از مصرف، سیستم دارویی وقتی به معده میرسد متلاشی میشود، کمکم داروی خود را آزاد میکند، و حین عبور از مسیرهای گوارشی به مرور جذب بدن میشود. امروزه با دستکاری فرمولاسیون برخی از داروهای خوراکی، در آنها تغییرات هدفمندی را به وجود میآورند. برای نمونه، قرص به جای اینکه در معده آزاد شود، در روده و یا نواحی انتهایی گوارشی باز شده و داروی موثر خود را آزاد میکند.
· رکتال: منظور از رکتال، قرارگیری دارو در محل رکتوم (راستروده) و آزادسازی دارو در آن ناحیه است. این فرم از داروها غالباً به شکل شیاف و یا تنقیه استفاده میشوند. این داروها در رکتوم آزاد شده و از عروق آن ناحیه جذب میشوند. مصرف دارو به فرم رکتال چند مزیت مهم دارد:
– برای داروهایی که باید در روده بزرگ اثر کنند مناسب است.
– هرگاه مقادیر بالایی از دارو مورد نیاز باشد، میتواند به کار رود.
– برای مصرف داروهایی که به سرعت با اسید معده و یا آنزیمهای صفراوی تخریب میشوند، مناسب است.
– در موارد اورژانسی مانند تشنج در اطفال که امکان رگگیری و تزریق درون سیاهرگی وجود ندارد، قابل استفاده است [2].
2-1-3- تزریقی
منظور از روش تزریقی، ورود دارو به بدن از هر مسیری به غیر از دستگاه گوارش است. اگرچه این تکنیک، تهاجمیترین روش درمانی محسوب میشود، اما مزایای مهم زیر را به همراه دارد:
– سرعت اثرگذاری دارو افزایش مییابد.
– فراهمی زیستی کامل محقق میشود (فراهمی زیستی در اینجا به معنای نسبت «میزان داروی وارد شده به گردش خون سیستمیک» به «کل داروی وارد شده به بدن» است).
– از تداخل دارو با محتویات و آنزیمهای دستگاه گوارش جلوگیری میشود.
– برای بیماران غیرهوشیار و ناتوان قابل استفاده است.
این داروها اغلب به شکل محلول یا سوسپانسیون هستند و میتوانند به اشکال مختلفی به بدن موجود زنده تزریق شوند: تزریق درون سیاهرگی، زیرپوستی، داخل عضله، درون صفاقی، درون نخاعی و غیره. روش ترزیق اغلب برای دسترسی بهتر دارو به بافت مورد نظر در بدن، مورد استفاده قرار میگیرد [2]. این روش در چندین حالت اهمیت کاربردی بیشتری پیدا میکند: (1) زمانی که اثرگذاری سریع دارو مد نظر باشد؛ (2) در شرایطی که دیگر روشهای مصرف پاسخگو نباشند؛ و (3) خود دارو در سایر اشکال، پایداری لازم را نداشته باشد.
3-1-3- مخاطی
در روش انتقال مخاطی، داروها میبایست از لایه مخاطی بدن عبور کنند. لایه مخاطی، تمام راههای داخلی بدن را میپوشاند و در محیط بینی، دهان، ریه، واژن و حتی رکتال حضور گسترده دارد. پرکاربردترین روش مخاطی، روش دهانی و زیرزبانی (مانند داروی نیتروگلیسیرین) است. در این مورد، دارو با قرار گرفتن در محیط دهانی، آزاد شده و در نهایت توسط عروق موجود در حفره دهان جذب و در سرتاسر بدن توزیع میشود.
مصرف دارو از راه بینی، هم به صورت موضعی و هم به شکل سیستمیک انجام میشود. در حالی که استفاده موضعی از طریق بینی، برای درمان بیماریهایی نظیر احتقان بینی، سینوزیت، التهاب بینی و بیماریهای مزمن تنفسی مورد استفاده قرار میگیرد، انتقال سیستمیک عمدتاً برای داروهایی به کار میرود که از راه خوراکی غیرموثر هستند و نیاز به مصرف طولانیمدت دارو وجود دارد. هورمون کلسیتونین نمونه تجاری از این نوع داروها است که برای جلوگیری از پوکی استخوان از راه بینی مصرف میشود [2].
4-1-3- ریوی
بهترین روش دارورسانی برای درمان بیماریهای ریوی، انتقال مستقیم دارو به خود ریه و به طور دقیقتر، آلوئولهای ریوی است. انتقال هوا به آلوئولهای ریوی با کمک راههای هوایی فوقانی انجام میشود که از نای آغاز شده و با منشعب شدن به نایژه، نایژک و نایژکهای انتهایی تنفسی، در نهایت به آلوئولها میرسد و سطحی حدود 100m2 را در یک فرد بالغ برای تبادل مواد فراهم میآورد. آلوئولها یک لایه نازک سلولی دارند که جذب مواد به داخل جریان خون را امکان پذیر میسازند. برای مصرف دارو از طریق ریه نیاز به تجهیزات خاص دارورسانی است زیرا دارو تا رسیدن به ریه ممکن است رسوب کند و یا در مخاط قبل از ریه مانند نای و نایژه گرفتار شود. برای این کار لازم است تجهیزات ریوی خاصی مانند دستگاههای استنشاق ریوی مورد استفاده قرار گیرند.
5-1-3- پوستی
در روش پوستی، داروها میتوانند به فرم پماد، کرم، لوسیون، ژل، و پچ پوستی در آیند و اغلب بر روی موضع مصرف اعمال شوند تا از طریق عروق موضعی جذب شوند. این داروها میتوانند در جریان خون عمومی بدن قرار گیرند و به کل بدن منتقل شوند (مانند جذب نیتروگلیسیرین از پوست و اثر آن بر درد ناشی از آنژین صدری)، یا بهطور موضعی، همان ناحیه را تحت تاثیر قرار دهند. از مزیتهای انتقال دارو از راه پوست میتوان به موارد زیر اشاره کرد [2]:
– عبور نکردن دارو از مسیر کبد و آنزیمهای گوارشی که میتوانند اثر دارو را تحت تاثیر قرار دهند.
– آزادسازی طولانیمدت دارو
– کاهش عوارض جانبی دارو
– همراهی بیشتر بیماران
– بدون درد بودن و سهولت مصرف
– سهولت خاتمه دادن به مصرف داروها با پاک کردن آنها از موضع اعمال شده
– قابلیت جایگزینی با روش خوراکی برای افرادی که توانایی مصرف دارو را ندارند (مانند افراد بیهوش)
2-3- دستهبندی بر اساس مکانیسم آزادسازی دارو
حوزه دارودرمانی رایج، به استفاده از داروهایی میپردازد که جذب و فراهمی زیستی آنها به فاکتورهای متعددی مانند میزان حلالیت، وزن مولکولی، نوع و تعداد پیوندها، و پایداری شیمیایی بستگی دارد. این فاکتورها میتوانند بر پاسخهای درمانی تاثیر بسزایی داشته باشند.
با تقریب خوبی میتوان گفت که ترکیبات فعال دارویی (active pharmaceutical ingredients (APIs)) هرگز به تنهایی تجویز نمیشوند و اغلب به آنها افزودنیهایی موسوم به اکسپیانت (excipient) اضافه میشود. اکسپیانتها عملکرد دارویی را تغییر داده و میتوانند آن را اختصاصی کنند؛ بدین معنا که پایداری، نحوه پخش شدن، اندازه و حجم نهایی فرمولاسیون، تغییر میزان انحلال، و تغییر طعم، بو و رنگ، با کمک اکسپیانتها کنترل و دستکاری میشود تا موجب افزایش فراهمی زیستی و پذیرش دارو توسط بیمار شود.
در ابتدا تصور می شد که این ترکیبات بر فرمولاسیون تاثیری ندارند، اما مطالعات نشان دادند که آنها میتوانند بر سرعت و مقدار جذب دارو و نیز فراهمی زیستی موثر باشند. بر اساس نوع اکسپیانتهای مورد استفاده در فرمولاسیون، آزادسازی داروها دستخوش تغییراتی میشود که در ادامه به آنها پرداخته خواهد شد. میتوان مکانیسم آزادسازی را به دو دسته کلی زیر تقسیمبندی کرد:
– آزادسازی سریع که جزئی از روشهای آزادسازی رایج است.
– آزادسازی تغییریافته که جزء سیستم های نوین دارورسانی محسوب میشود.
1-2-3- آزادسازی سریع (immediate release)
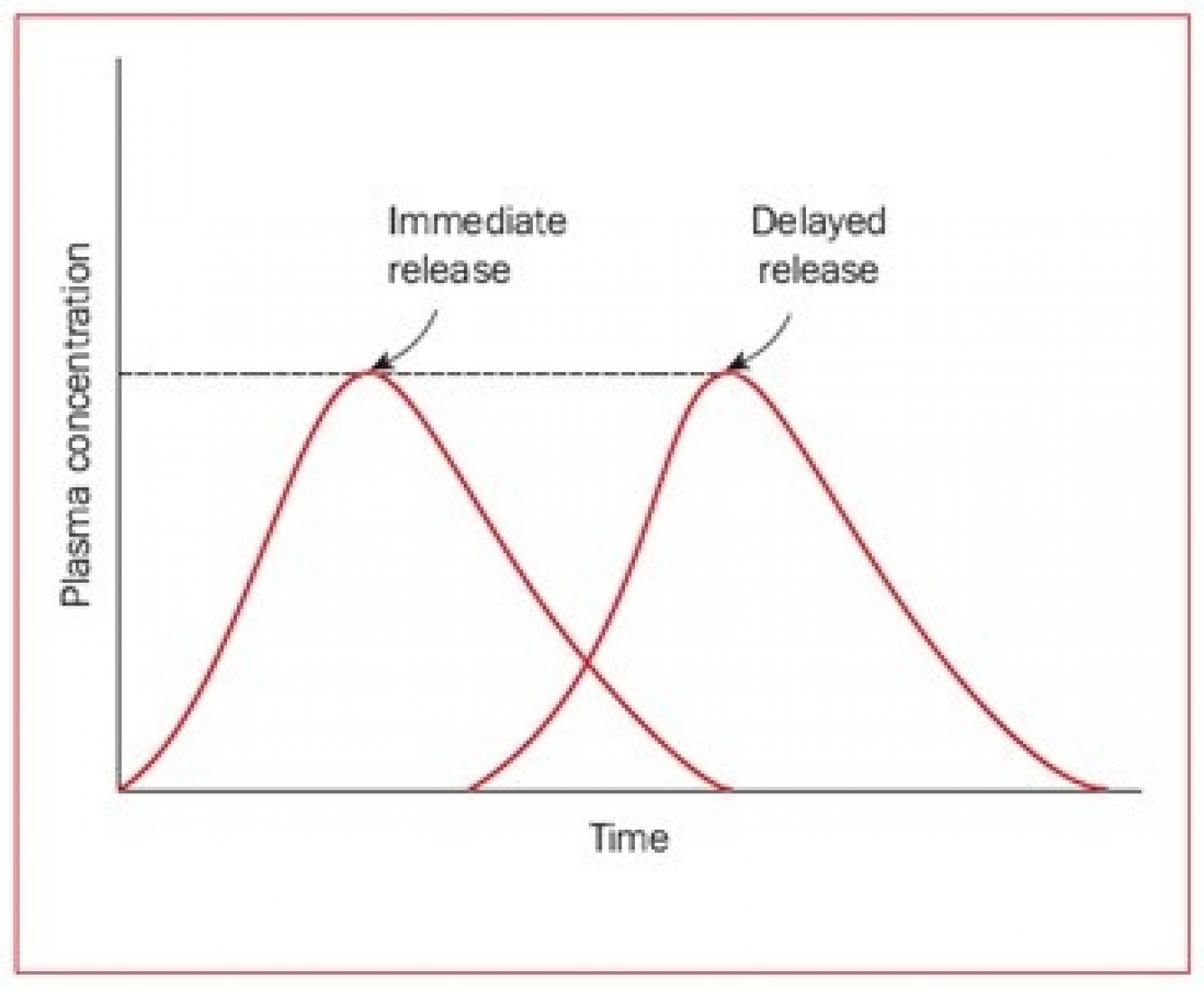
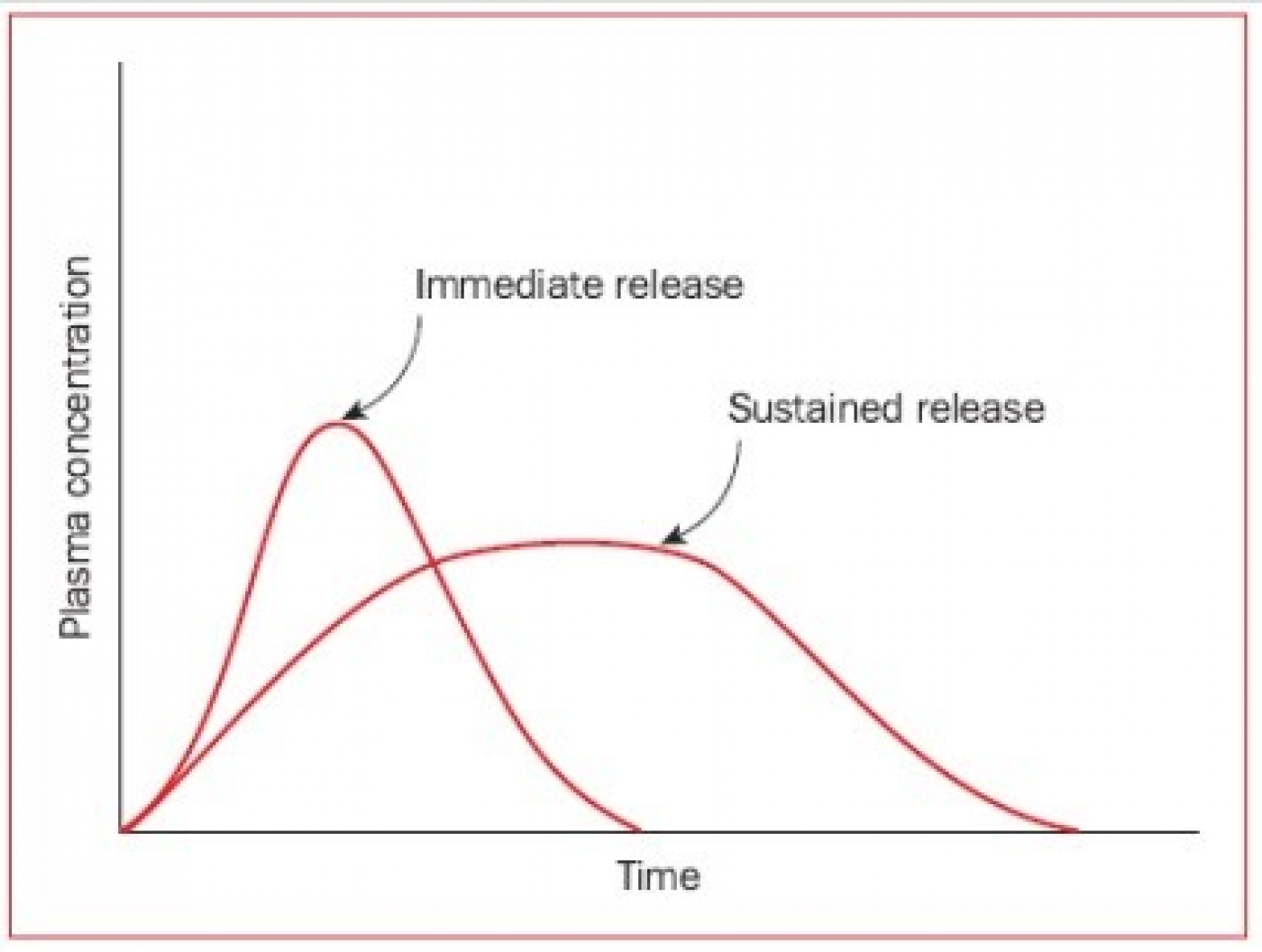
در این نوع از آزادسازی، دارو فوراً بعد از مصرف آزاد میشود. این نوع آزادسازی برای شروع اثر سریع دارو مناسب است. اغلب روشهای رایج دارورسانی هدفمند(conventional drug delivery) که در سالهای اخیر مورد استفاده قرار گرفتهاند از این نوع هستند. در این سیستمها، پس از تجویز دارو به بیمار، غلظت پلاسمایی دارو افزایش مییابد و سپس به یک باره افت کرده و به سطحی غیر موثر می رسد، تا زمانی که دوباره مصرف شود (شکل 2) و مجددا همین افزایش و کاهش اتفاق بیافتد.

یکی از عیوب مهم این سیستم دارورسانی این است که دارو صرفاً تا زمانی که در غلظتهای بالاتر از MEC قرار دارد موثر خواهد بود و هرگاه میزان آن به زیر این کمیت رسید، دیگر اثرگذار نیست. از آنجایی که برخی از بیماران، داروهای تجویز شده را در ساعات معین مصرف نمیکنند، نمیتوان انتظار داشت که دارو همیشه موثر باشد. همچنین در سیستمهای رایج دارورسانی، سرعت و مقدار جذب دارو تحت تاثیر عواملی مانند خواص فیزیکی و شیمیایی دارو، حضور و نوع اکسپیانتها، حضور یا عدم حضور مواد غذایی در معده، میزانpH دستگاه گوارش و حرکت آن، و بسیاری عوامل دیگر قرار دارد.
این سیستمها، محدودیت دیگری در زمینه شیمیدرمانی سرطان دارند. با توجه به اینکه در سیستمهای رایج دارورسانی، داروها اغلب به طور غیر اختصاصی عمل میکنند، داروی شیمی درمانی هم به سلولهای سالم و هم به سلولهای سرطانی دسترسی مییابد و موجب بروز عوارض شیمی درمانی میشود [3].
با توجه به مشکلات ذکر شده، برای بهبود آزادسازی داروها با استفاده از سیستمهای دارورسانی، رویکرد تحقیقاتی به سمت سیستمهای نوین تغییر جهت داده است. به طور کلی، در سیستمهای رایج، هدف از درمان، ردیابی مشکلات در سطح بافتها است مانند یافتن مشکلات متابولیکی، عوامل سرطانی، یا عوامل عفونی، که منجر به بروز علائم مشخص در بیمار میشود. اما در بحث دارورسانی نوین، هدف، ردیابی تغییرات و مشکلات در سطوح مولکولی و سلولی و آغاز درمان آنها قبل از بروز علائم بیماریها است. این سیستمها موجب حفاظت از دارو در برابر تخریب، طولانی کردن اثر فعالیت زیستی، افزایش فراهمی زیستی دارو، و محافظت بیمار از اثرات سمی و عوارض جانبی دارو با افزایش تجمع دارو در محل اثر و نه سایر بخشهای بدن میشوند.
با توجه به توضیحات فوق، سیستمهای نوینی توسعه یافتهاند که میتوانند ویژگیهای ذکر شده را پوشش دهند. در ادامه مقاله حاضر، به معرفی انواع سیستمهای نوین دارورسانی پرداخته خواهد شد.
2-2-3- سیستمهای دارورسانی با مکانیزم آزادسازی تغییریافته (modified release)
سیستمهایی که میتوانند به صورت تغییریافته داروها را آزاد کنند، در طی سالیان متمادی و در منابع علمی مختلف، با نامهای گوناگون معرفی شدهاند. این سیستمها، مواد دارویی را در یک مدت زمان طولانیتر و متفاوت با سیستمهای سریع آزادکننده دارو رها میکنند و مزایای بسیاری دارند. از مهمترین این سیستمها میتوان به فرمولاسیونهای زیر اشاره کرد:
1-2-2-3- آزادسازی تاخیری (delayed release)
آزادسازی تاخیری بدین معنا است که سیستمهای دارورسانی، داروهای خود را در زمانی دیرتر از حد معمول و یا در مکان خاصی مانند کولون (اشکال مخصوص کولون) یا روده باریک آزاد نمایند؛ به عبارت دیگر، این نوع از سیستمهای دارورسانی، توانایی کنترل مکان و زمان آزادسازی دارو را دارند (شکل 3). برای نمونه، با تغییر pH و افزایش آن در ناحیه روده، سیستم تاخیری حساس بهpH ، فعال شده و داروی خود را آزاد میکند. با پیشرفت این سیستمها، درمان بیماریهایی مانند بیماری کرون که مستلزم تحویل دارو به انتهای روده است، بهتر انجام میشود.
2-2-2-3- سیستمهای extended release
این سیستمها که سیستمهای طولانی اثر (long acting) نیز نامیده میشوند، اجازه میدهند دارو در مدت زمان طولانیتری آزاد شود. از مهمترین ویژگیهای سیستمهای طولانی اثر میتوان به موارد زیر اشاره کرد:
– مدت زمان تاثیر دارو را افزایش میدهند.
– دفعات مورد نیاز مصرف دارو را کاهش میدهند.
– تغییرات پلاسمایی غلظت دارو را به حداقل میرسانند.
– عوارض جانبی دارو را کاهش میدهند.
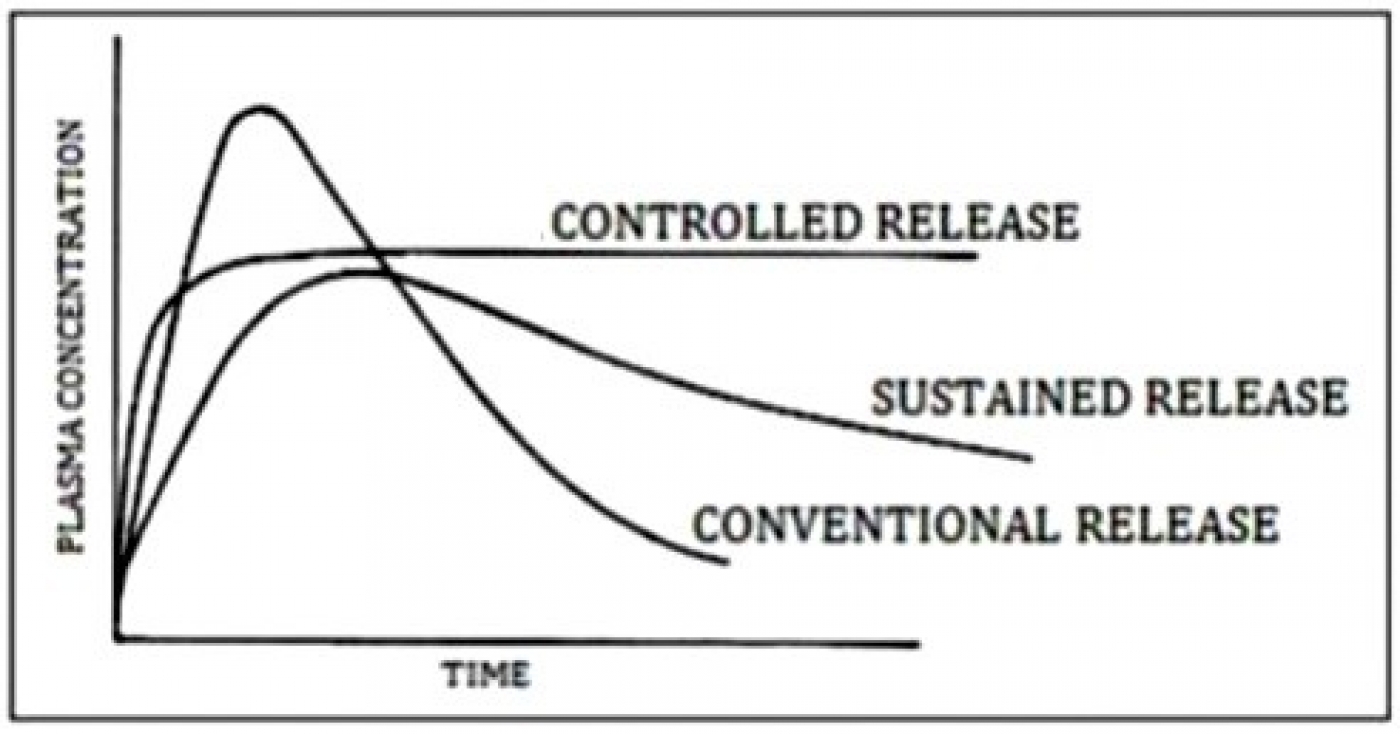
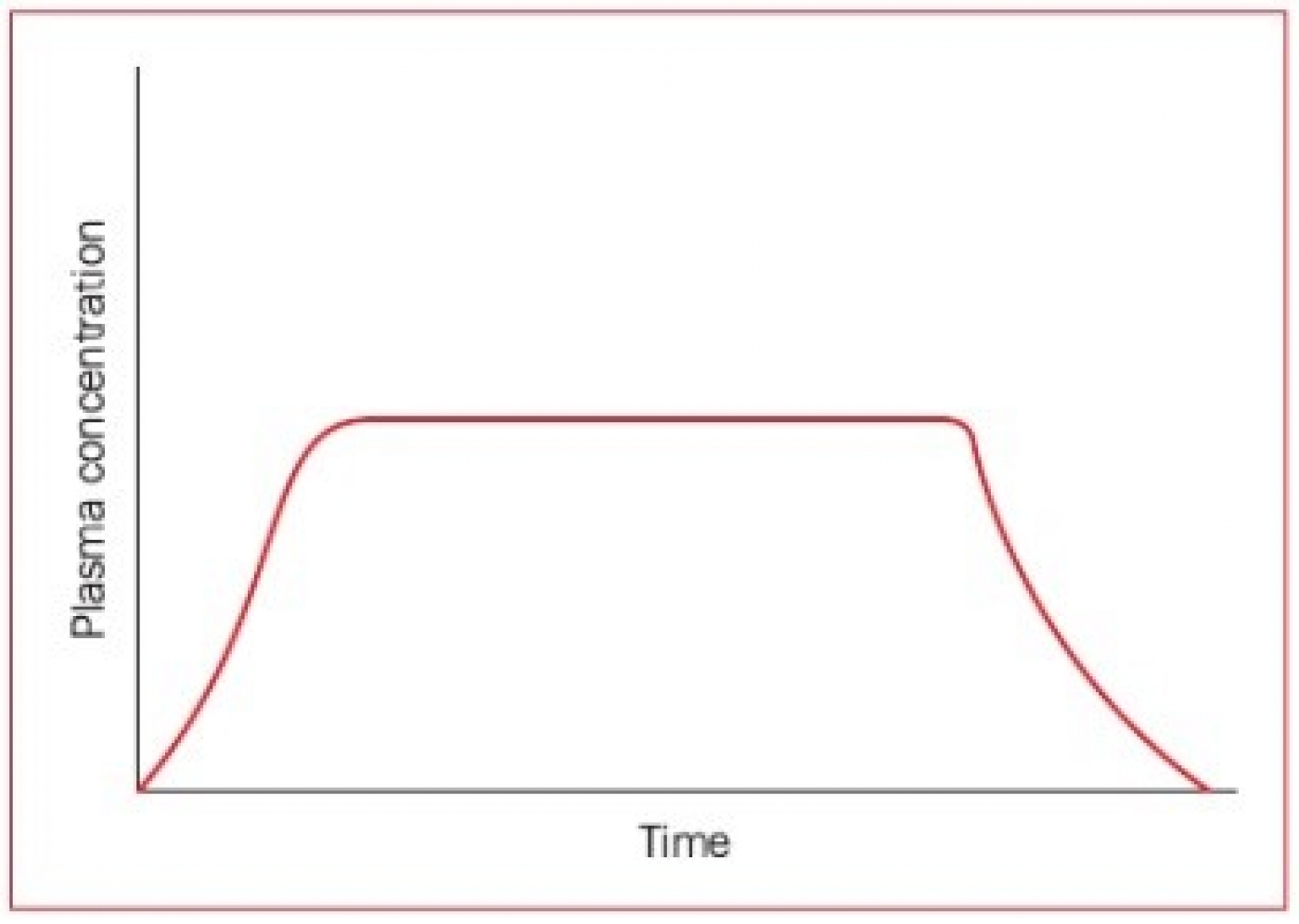
این نوع از سیستمهای دارورسانی، برای درمان بیماریهای مزمن که در آنها، بیمار میبایست دارو را به مدت طولانی مصرف کند، مناسب هستند. این سیستمها در عمل میتوانند با اشکال دارویی مختلف (خوراکی، پوستی، تزریقی، مخاطی و غیره) مورد استفاده قرار گیرند. میتوان مکانیزم آزادسازی طولانی اثر (extended release) را به دو دسته کلی زیر تقسیمبندی کرد: (الف) مکانیزم آزادسازی پایدار (sustained release)، و (ب) مکانیزم آزادسازی کنترل شده (controlled release). در سیستمهای مبتنی بر آزادسازی پایدار، دارو به مدت طولانیتری نسبت به سیستمهای رایج سریع آزادشونده در بدن آزاد میشود (شکل 4). در نتیجه، دارو مدت زمان بیشتری در بدن باقی میماند و برای داروهایی که می بایست به صورت طولانی مدت مصرف شوند، کاملاً مناسب است.
مشابه سیستمهای مبتنی بر آزادسازی پایدار، در سیستمهای مبتنی بر آزادسازی کنترل شده، داروها میتوانند در مدت زمان طولانی آزاد شوند، اما دارو در غلظت بیشینه و درمانی خود، مدت زمان طولانیتر و به صورت ثابتتر و با نوسان کمتری نسبت به سیستمهای مبتنی بر آزادسازی پایدار باقی میماند (شکل 5). این امر موجب میشود که در مصرف داروهایی مانند داروهای فشار خون که به طور مزمن استفاده میشوند، غلظت دارو ثابتتر بماند و از نظر درمانی شرایط بهینهتری فراهم شود.
شکل 6 میزان آزادسازی دارو را برای سیستمهای دارورسانی رایج، سیستمهای مبتنی بر آزادسازی پایدار و آزادسازی کنترل شده با گذشت زمان را نشان میدهد. همانطور که مشاهده میشود آزادسازی تغییریافته توانسته است غلظت دارو را در زمان بیشتری ثابت نگه دارد.
3-3- نمونه تجاری سیستمهای دارورسانی هدفمند
در این بخش به معرفی برخی از مهمترین نمونههای تجاری سیستمهای دارورسانی هدفمند میپردازیم.
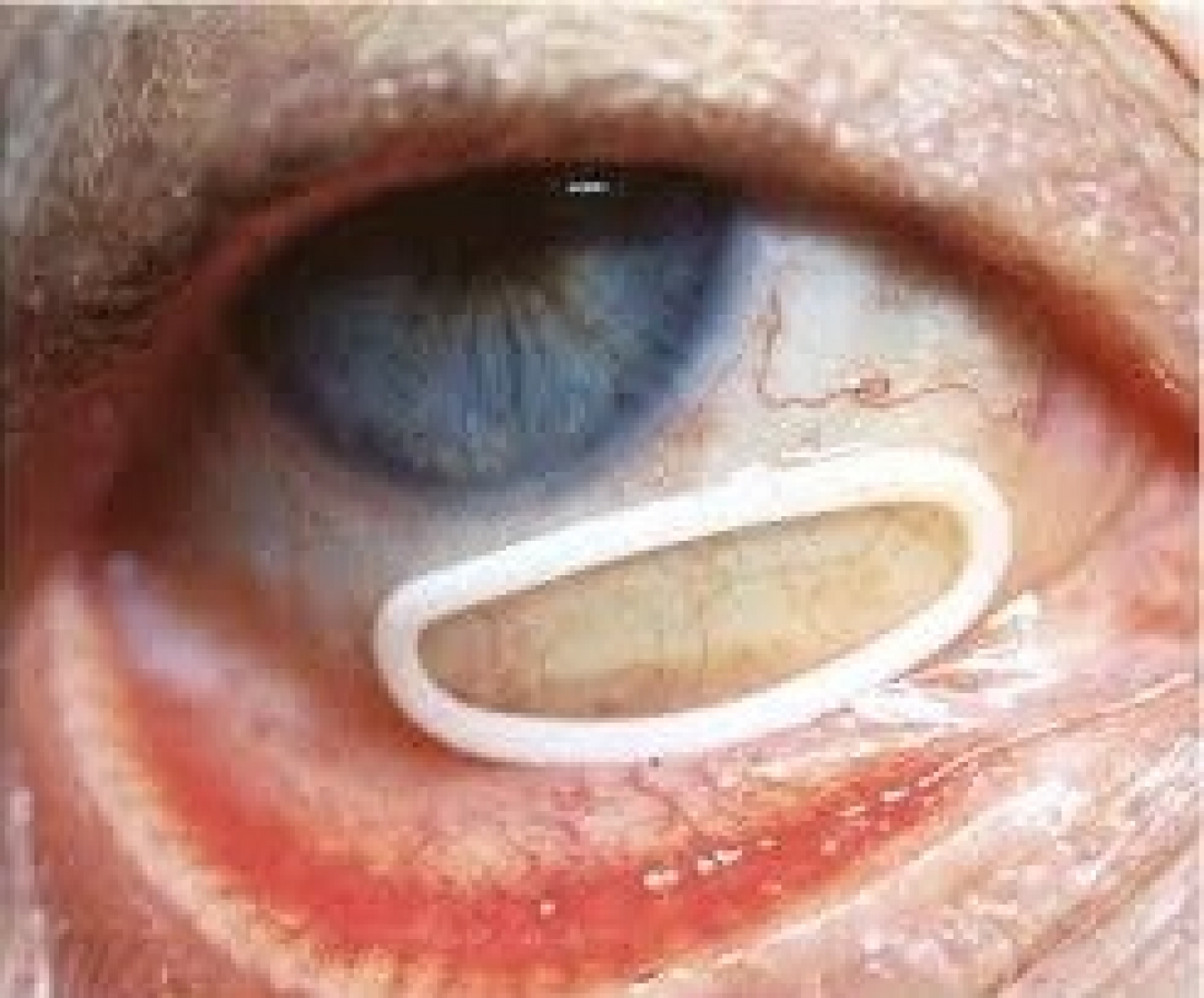
· سیستم Ocusert
سیستم دارورسانی Ocusert، یک سیستم چشمی برای رساندن داروی پیلوکارپین به چشم جهت درمان آب سیاه است که دارو را تا مدت 7 روز آزاد کرده و مشکل تکرار کردن دوز را برای بیمار رفع مینماید (شکل 7).
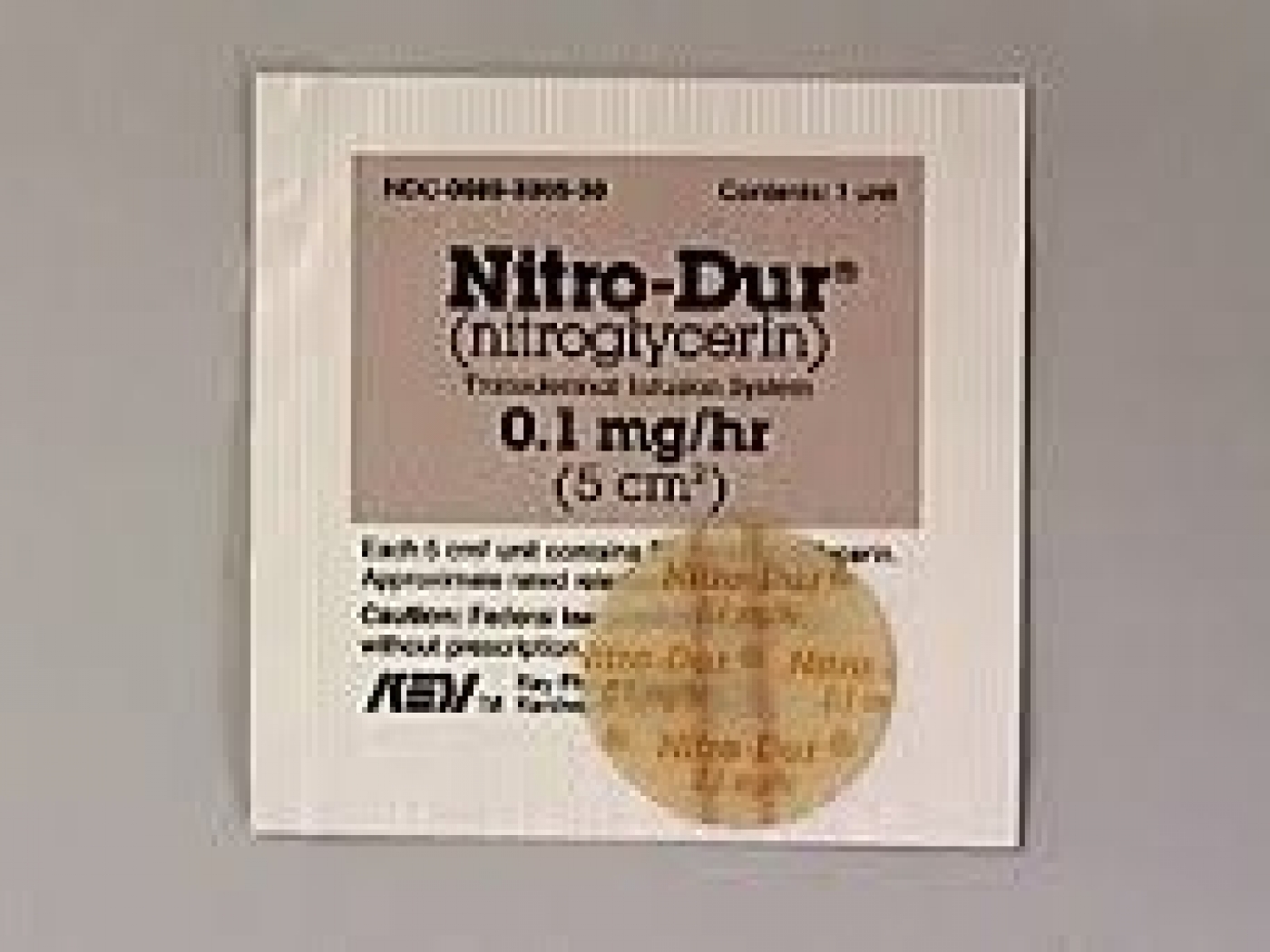
· سیستم دارورسانی Transderm-nitro/nitro dur
سیستم دارورسانی Transderm-nitro/nitro dur یک سیستم انتقال پوستی است که داروی نیتروگلیسیرین را برای درمان آنژین به صورت کنترل شده آزاد میکند (شکل 8) [2،3].
بحث و نتیجهگیری
حضور داروی فعال به تنهایی نمیتواند تضمین کننده دارورسانی موثر در بدن بیمار باشد. بدین منظور لازم است که یک سیستم انتقال داروی موثر و کارآمد، داروی فعال را به موضع مورد نظر انتقال دهد به طوریکه دارو در زمان و محل خاصی شروع به اثربخشی نماید. سیستمهای قدیمی دارورسانی کمتر میتوانستند این اهداف را برآورده نمایند. در نتیجه، استفاده از سیستمهای نوین با ویژگیهای بهینه دارورسانی روز به روز در حال گسترش هستند.